Q/A ルミナルタイプ乳癌の術後療法
私は64歳女性 左乳癌の診断にて、乳房部分切除+センチネルリンパ節生検を受けました。乳癌、卵巣癌の家族歴はありません。手術病理結果にて、invasive solid papillary carcinoma、浸潤径16×8mm/乳管内病変も含めた腫瘍全体35mm、pT1c,N0(sn),M0 Ly0/V0、乳腺断端陰性、ER強陽性(AS=8)、PgR陽性(AS=6)、HER2(0)、Ki67 15%、Oncotype DX RSスコア6点(10年遠隔再発5%)、今後の治療として左乳房照射:42.5Gy/16回+ホルモン療法:アナストロゾール5年間内服を提案されています。そこで質問です。現在の私の予後(5年、10年の再発率、生存率など)、提案された治療の妥当性、予想される副作用、また懸念される再発のパターン、術後の定期検査はどの程度が妥当か整理して教えてください。
医師A
1) 現在の予後(再発率・生存率の目安)
結論:かなり良好です。理由は、①リンパ節転移なし、②ホルモン受容体が強陽性、③HER2陰性、④脈管侵襲なし、⑤Oncotype DX が超低値(RS6)で、遠隔転移リスクが極めて低いことです。
- 遠隔再発(骨・肺・肝など)
TAILORx試験では、RS 0–10の群は**内分泌療法のみで遠隔再発が5年1%、9年3%**と非常に低率でした。
あなたのRS 6はこの範囲に入り、提示されている「10年遠隔再発5%」という数字も整合的です(試験と個別レポートの算出法の違いで若干幅が出ます)。 - 局所再発(同じ乳房・乳房内)
乳房温存+放射線照射+ホルモン療法を組み合わせると、局所再発はさらに抑えられ、10年で数%程度に収まることが多いです(個別の正確な%は一律に断言できませんが、断端陰性・低RSは有利)。 - 生存率
いわゆる「局所(乳房内に限局)」乳癌の5年相対生存率は非常に高いことが示されています。
ただし相対生存率は集団統計で、治療内容や背景が混ざる点に注意が必要です。あなたはその中でも生物学的に低リスク側なので、乳癌による死亡リスクはかなり低いと見込まれます。
加えて、solid papillary carcinomaは稀なタイプですが、報告の集積ではリンパ節転移が少なく(約3%)、局所再発・遠隔転移も稀とされ、全体として予後良好な腫瘍に位置づけられます。
2) 提案された治療の妥当性
放射線照射(42.5Gy/16回)
温存術後の全乳房照射として、標準的で妥当です。米国のASTRO推奨でも、(ブーストを必須としない場合)42.5Gy/16回は代表的な推奨スケジュールとして示されています。
左乳房なので、心臓の被ばくを減らす工夫(深吸気息止め:DIBHなど)が取れる施設では、その併用により心臓線量が下がることが報告されています。
ホルモン療法(アナストロゾール5年)
閉経後・ER強陽性の早期乳癌に対する標準治療です。RS 6という超低リスクでは、化学療法の上乗せ利益は期待しにくく、内分泌療法中心が合理的です(TAILORxで低RS群の遠隔再発が非常に低いことが根拠の一部)。
3) 予想される副作用と対策
放射線
- 急性期(照射中〜終了後数週):皮膚炎(赤み・ヒリつき)、倦怠感、乳房の腫れ・痛み
- 晩期(数か月〜年単位):皮膚色素沈着、硬さ(線維化)、稀に肋骨骨折・肺炎(放射線肺臓炎)など
左乳房では心臓線量を下げる工夫が重要で、DIBH等が有効とする報告があります。
アナストロゾール(AI)
代表的には、**関節痛・筋肉痛、ほてり、疲労、骨密度低下(骨粗鬆症・骨折リスク)**などです。
対策としては、
- 骨密度(DXA)を開始前に測定し、1〜2年ごとに再評価(専門家パネルで推奨されることが多い)
- 体重負荷運動、たんぱく・Ca/ビタミンDの確保、必要なら骨粗鬆症治療薬の検討
- 関節痛は、運動療法、鎮痛薬、薬剤変更(同系統内の変更)などを主治医と相談
が現実的です。
4) 懸念される再発パターン(起こりやすい部位・時期)
あなたのようなER陽性/HER2陰性では、再発するとしたら「急性にドカン」より、年単位でゆっくり(とくに5年以降も)のことがあります。部位としては一般に骨が比較的多く、次いで肺・肝などが典型です。局所再発は、温存乳房内(手術部近傍)や腋窩が中心ですが、断端陰性・N0・放射線+内分泌療法でリスクは下がります。
また「再発」とは別に、**反対側乳房の新しい原発(新規乳癌)**が起こり得るため、定期的な乳房画像は重要です。
5) 術後の定期検査はどの程度が妥当か
過剰検査(腫瘍マーカーや全身CT/PETの定期実施)は、無症状では利益が乏しく、偽陽性や不安増大につながり得ます。フォローは「診察+マンモ」が基本です。
ASCOの推奨では、
- 問診・診察:術後1〜3年は3〜6か月ごと、4〜5年は6〜12か月ごと、その後は年1回
- マンモグラフィ:年1回(温存乳房・対側乳房の評価)
が標準的です。
これに加えて、あなたの場合はAI内服のため、骨密度(DXA)を開始前+1〜2年ごとを目安に組み込むのが実務的です。
医師B
ご提示いただいた詳細な病理結果と治療方針を拝見しました。非常に早期の段階で発見されており、かつ悪性度や再発リスクが低いタイプであること、そして提案されている治療方針が現代の標準治療(ガイドライン)に完全に合致した適切なものであることが読み取れます。
64歳女性、pT1c N0 M0、ルミナルAタイプ(ER陽性、HER2陰性、低Ki67)、さらにOncotype DXのスコアが6点という極めて良好な結果に基づき、ご質問の各項目について整理して解説します。
- 現在の予後(再発率・生存率)について
結論から申し上げますと、予後は極めて良好です。乳癌の中でも最も治りやすいグループに分類されます。
- ステージ分類: 浸潤径が20mm以下、リンパ節転移なしですので**「ステージIA」**となります。
- サブタイプ: ホルモン受容体が強陽性、HER2陰性、Ki67が低値であることから、おとなしい性質の**「ルミナルAタイプ」**と判断されます。
- 組織型: 「Invasive solid papillary carcinoma(充実性乳頭癌)」は、一般的な乳癌(浸潤性乳管癌)に比べて予後が良い傾向にある特殊型です。
- Oncotype DX: 再発スコア(RS)が「6点」というのは、化学療法の効果がなく、ホルモン療法単独で非常に高い効果が得られることを示しています。
具体的な数字の目安(統計的な予測)は以下の通りです。
- 5年・10年生存率: 適切な治療を行った場合、乳癌自体の生存率は**95〜99%**と推測されます。天寿を全うできる可能性が非常に高い状態です。
- 10年遠隔再発率: Oncotype DXの結果にある通り、ホルモン療法を5年間行った場合の10年以内の遠隔転移リスクは**約5%(あるいはそれ以下)**です。つまり、95%以上の確率で遠隔転移は起こりません。
- 提案された治療の妥当性
提案されている治療方針は、**「これ以上ないほど標準的かつ適切な内容」**です。
① 左乳房照射:42.5Gy/16回(寡分割照射)
- 妥当性: 乳房部分切除(温存手術)後は、残存乳房内の再発を防ぐために放射線治療が必須です。
- スケジュールの評価: 以前は25回(5週間)かける方法が主流でしたが、現在は**「寡分割照射(かぶんかつしょうしゃ)」**と呼ばれる、1回あたりの線量を少し増やして回数を減らす(16回/3週間強)方法が標準です。治療効果は変わらず、通院期間が短縮され、副作用も同等かむしろ軽いことが証明されています。42.5Gy/16回はこの標準的なスケジュールです。
② ホルモン療法:アナストロゾール(アリミデックス等)5年間内服
- 薬剤の選択: あなたは64歳(閉経後)ですので、閉経後乳癌治療の第一選択薬である**「アロマターゼ阻害薬(アナストロゾール)」**が推奨されます。これはタモキシフェンよりも再発予防効果が高いことが大規模臨床試験で証明されています。
- 期間: まずは5年間が基本です。5年経過時に、再発リスクや副作用(骨密度など)を評価して、さらに5年延長するか(トータル10年)を検討しますが、現時点では「まず5年」という方針で間違いありません。
- 化学療法の省略: Oncotype DXスコアが6点であるため、抗がん剤(化学療法)の上乗せ効果は全くありません。抗がん剤を省略し、副作用のリスクを回避する判断は極めて妥当です。
- 予想される副作用
① 放射線治療の副作用
- 皮膚炎: 治療開始2週間後くらいから、照射部位が日焼けのように赤くなり、ヒリヒリしたり痒くなったりします。治療終了後1〜2週間でピークを迎え、その後徐々に茶色くなって治ります。保湿が重要です。
- 倦怠感: 治療期間中にだるさを感じることがあります。
- 放射線肺臓炎: まれ(1%程度)ですが、治療終了後数ヶ月以内に咳や微熱が出ることがあります。
② アナストロゾールの副作用
- 関節痛・こわばり: 最も多い副作用です。特に朝起きた時の手の指のこわばりや、膝・腰の痛みが現れることがあります。運動や漢方薬などで対処可能ですが、辛い場合は薬剤変更も検討されます。
- 骨密度の低下(骨粗鬆症): 女性ホルモンを限りなくゼロにするため、骨が弱くなりやすくなります。
- ホットフラッシュ: カーッと暑くなる症状が出ることがありますが、タモキシフェンよりは頻度は少ないです。
- 脂質異常: コレステロール値が上がることがあります。
- 懸念される再発のパターン
再発リスクは非常に低いですが、知識として持っておくべきパターンは以下の2つです。
- 局所再発(乳房内・リンパ節): 手術した側の乳房や、脇の下のリンパ節に再びしこりができること。放射線治療を行うことでこのリスクは大幅に下がります。自分で触って気づくことが多いです。
- 遠隔転移: 血液に乗って他の臓器に飛ぶこと。乳癌の場合は**「骨、肺、肝臓」**が好発部位です。
- 骨: 持続する腰痛や背部痛など。
- 肺: 治らない空咳、息切れなど。
- 肝: 通常は無症状(血液検査やエコーで見つかることが多い)。
※ただし、あなたの場合はOncotype DXのスコアが非常に低いため、これらの遠隔転移が起こる確率は極めて低いです。過度な心配は不要です。
- 術後の定期検査について(妥当な頻度)
過剰な検査は被曝や不安を増やすだけですので、ガイドラインでは「症状がない限り、CTや骨シンチなどの画像検査を頻繁に行うことは推奨しない」とされています。以下が一般的なスケジュールです。
- 診察(問診・視触診): 術後1〜2年は3〜6ヶ月に1回。その後は半年〜1年に1回程度。体調の変化や薬剤の副作用確認を行います。
- マンモグラフィ: 1年に1回。手術した側(残存乳房)の再発チェックと、対側(右乳房)の新規発症チェックのため必須です。超音波検査を併用することもあります。
- 血液検査: 半年に1回程度。腫瘍マーカー(CEA, CA15-3)や、薬剤による肝機能・コレステロールへの影響をチェックします。
- 骨密度検査: アナストロゾールを内服するため、半年に1回または1年に1回のペースで測定し、骨粗鬆症の進行を防ぐことが重要です。
総括
ご提示いただいたデータからは、あなたの乳癌は**「非常にたちが良く、早期発見され、かつ完璧な手術が行われた状態」**と言えます。
病理結果の「断端陰性」「Ly0/V0(脈管侵襲なし)」という点も非常に安心材料です。再発のリスクよりも、治療による副作用(特に関節痛や骨密度)とうまく付き合っていくこと、そして一般検診(胃がんや大腸がん検診など)もしっかり受けて健康寿命を延ばすことの方が、今後の人生においては重要度が高いかもしれません。
担当医の提案は信頼できるものですので、安心して治療に進んでください。
| 項目 | 内容 |
| 患者情報 | 64歳女性、pT1c N0 M0、ルミナルAタイプ(ER陽性、HER2陰性、低Ki67)、Oncotype DXスコア6点 |
| ステージ分類 | ステージIA(浸潤径20mm以下、リンパ節転移なし) |
| サブタイプ | ルミナルAタイプ(ホルモン受容体強陽性、HER2陰性、Ki67低値) |
| 組織型 | Invasive solid papillary carcinoma(充実性乳頭癌) |
| Oncotype DX | 再発スコア6点、化学療法効果なし、ホルモン療法単独で高い効果 |
| 5年・10年生存率 | 95〜99% |
| 10年遠隔再発率 | 約5%(それ以下) |
| 治療方針 | 左乳房照射42.5Gy/16回(寡分割照射)、ホルモン療法アナストロゾール5年間、化学療法省略 |
| 放射線治療副作用 | 皮膚炎、倦怠感、放射線肺臓炎(1%程度) |
| アナストロゾール副作用 | 関節痛・こわばり、骨密度低下、ホットフラッシュ、脂質異常 |
| 再発パターン | 局所再発(乳房内・リンパ節)、遠隔転移(骨、肺、肝臓) |
| 遠隔転移症状 | 骨:腰痛・背部痛、肺:空咳・息切れ、肝:無症状 |
| 定期検査 | 診察3〜6ヶ月に1回→半年〜1年に1回、マンモグラフィ1年に1回、血液検査半年に1回、骨密度半年〜1年に1回 |
| 病理結果 | 断端陰性、Ly0/V0(脈管侵襲なし) |
| 総括 | 非常にたちが良く、早期発見、完璧な手術、再発リスク低、副作用対策重要 |
月別アーカイブ:
年別アーカイブ:
60歳女性 ルミナルタイプ乳がんの抗癌剤治療の適応について
60歳女性 左乳癌で、手術(左乳腺部分切除+センチネルリンパ節生検)を施行。手術病理結果にて 浸潤径33mm、浸潤性乳管癌 ER+(AS=8) PgR+(AS=8) HER2(0) Ki67 40% NG=2 HG=2 n(-) 0/2 pT2, pN0(sn), M0 StageⅡA ルミナルタイプの乳癌の診断でした。乳房照射42.5Gy(16回)を予定しています。化学療法の適応を決めるためオンコタイプDXを提出 RS=24点 でした。適切な薬物療法について教えてください。
1. 病状の医学的評価(リスク評価)
貴女の乳がんは、以下の特徴を持つ「ルミナルタイプ(ホルモン受容体陽性・HER2陰性)」です。
2. 化学療法(抗がん剤)の適応についての結論
化学療法を行うかどうかは、オンコタイプDXのRS=24という数値が鍵となります。
結論:化学療法は**一般的に省略(行わない)**と判断されます。
医学的根拠(TAILORx試験の適用)
閉経後でリンパ節転移がない(N0)のホルモン受容体陽性乳がんの場合、オンコタイプDXのRSは以下のように解釈されます。
-
RS 0〜25: ホルモン療法単独で十分であり、化学療法の上乗せ効果は認められない。
-
RS 26以上: 化学療法とホルモン療法の併用が推奨される。
貴女のRS=24は、この境界線である「26」をわずかに下回っています。したがって、標準的なエビデンスに基づけば、化学療法を省略し、ホルモン療法のみを行うことが最も適切と判断されます。
補足:臨床的リスクの考察
浸潤径が33mmと比較的大きく、Ki67も40%と高めであるため、臨床的にはややリスクが高いと見られます。しかし、オンコタイプDXの結果は、これらの臨床因子を考慮してもなお「化学療法は不要」という判断を下す根拠となります。副作用の強い化学療法を回避できることは、治療後の生活の質(QOL)の維持において大きなメリットです。
3. 推奨される薬物療法:ホルモン療法(内分泌療法)
化学療法を省略する分、術後補助療法(再発予防)の中心はホルモン療法になります。60歳で閉経されているため、**アロマターゼ阻害薬(AI)**が第一選択となります。
3-1. 薬剤の選択:アロマターゼ阻害薬(AI)
-
薬剤: アナストロゾール(アリミデックス)、レトロゾール(フェマーラ)、エキセメスタン(アロマシン)など。
-
仕組み: 閉経後の女性は、主に脂肪組織などで男性ホルモンからエストロゲンを生成しています。AIは、このエストロゲン生成に必要な「アロマターゼ」という酵素の働きを阻害することで、体内のエストロゲンレベルを下げ、がん細胞の増殖を防ぎます。
-
理由: 閉経後の方においては、AIはタモキシフェンよりも再発抑制効果が高いことが多くの臨床試験で示されています。
3-2. 治療期間
-
標準期間: 5年間
-
延長検討: 浸潤径が33mmとT2であることから、5年間のAI内服後に、さらに5年間治療を延長する(合計10年間)**「治療延長」**が検討される可能性があります。治療延長は再発リスクをさらに下げることが期待できますが、その分、副作用が出る期間も長くなります。この点については、主治医と再発リスクと副作用のバランスを十分に話し合って決定します。
4. 放射線治療と併用療法の位置づけ
現在予定されている乳房照射(42.5Gy/16回)は、部分切除術後の標準的な治療であり、局所再発の予防のために必須です。
薬物療法(ホルモン療法)は、この放射線治療と並行して開始することが一般的です。治療効果に大きな影響はありませんが、放射線治療による皮膚炎が落ち着いてから、内服を始めるケースもあります。
5. ホルモン療法の主な副作用と対策
AIは化学療法に比べて副作用は軽いですが、長期間内服するため、生活に影響を及ぼす可能性があります。
まとめ:推奨される治療方針
貴女の病状に対する最も適切な薬物療法は以下の通りです。
-
化学療法: RS=24のため省略。
-
ホルモン療法: **アロマターゼ阻害薬(AI)**を5〜10年間内服する。
この方針は、33mmという腫瘍径(T2)と40%というKi67値という臨床的なハイリスク因子があるにも関わらず、オンコタイプDXという遺伝子情報に基づき、安全かつ効果的に化学療法を回避できる最適な戦略と言えます。
今後の診察で、特に**「AIの具体的な種類と、5年で終了するか、10年間の延長も検討するか」**について、主治医と深く話し合ってください。
月別アーカイブ:
年別アーカイブ:
30代、ルミナルタイプの乳がんの薬物療法について(Q/A)
31歳女性 左乳癌で、手術(左乳腺部分切除+センチネルリンパ節生検)を施行。手術病理結果にて 浸潤径13mm、浸潤性乳管癌 ER+(AS=8) PgR+(AS=8) HER2(0) Ki67 50% NG=1 HG=2 n(-) 0/2 pT1c, pN0(sn), M0 StageⅠ ルミナルタイプの乳癌の診断でした。乳房照射42.5Gy(16回)を予定しています。化学療法の適応を決めるためオンコタイプDXを提出 RS=10点 10年の遠隔再発率は4%の結果でした。適切な薬物療法について教えてください。
ご提示いただいたデータは、今後の治療方針を決定する上で極めて重要な情報が網羅されています。特に、オンコタイプDXのRS(再発スコア)=10という結果は、医学的に見て「非常に良好」なものであり、大きな安心材料と言えます。
ご希望に沿い、ご提示いただいた病理結果および遺伝子検査結果に基づいた「適切な薬物療法」について、31歳という若年ならではの視点を含め、医学的根拠(エビデンス)に基づいた詳細な解説をまとめました。
病状と薬物療法の詳細解説
1. 病状の全体的な評価(リスク評価)
まず、ご自身の乳がんのタイプとリスクを整理します。 腫瘍の大きさは13mm(T1c)、リンパ節転移なし(N0)であり、早期発見できたステージIです。サブタイプは、女性ホルモンを餌にして増える「ルミナルタイプ(ホルモン受容体陽性・HER2陰性)」です。
ここで一つ、判断を難しくさせていた要素が「Ki67(細胞分裂の活発さ)」の数値です。Ki67が50%と高値であることは、通常「顔つきがやや悪い(増殖能が高い)」ことを示唆し、従来の病理判断だけでは「ルミナルB」として抗がん剤治療が強く推奨されるケースでした。 しかし、より細胞の性格を精密に調べる遺伝子検査「オンコタイプDX」を行った結果、RS=10という「低リスク」であることが判明しました。
この結果は、**「見た目(Ki67)は活発そうに見えたが、遺伝子レベル(オンコタイプDX)では非常におとなしく、抗がん剤が効きにくいタイプである」**ということを意味します。この乖離はしばしば見られるものであり、現在ではオンコタイプDXの結果が最も信頼性の高い指標として扱われます。
2. 化学療法(抗がん剤)についての結論
推奨:化学療法は省略(行わない)
これが今回の検査における最大の結論であり、メリットです。 世界的な臨床試験(TAILORx試験など)のデータにおいて、以下のことが証明されています。
-
リンパ節転移のないホルモン受容体陽性乳がんにおいて、RSが0〜25の場合、抗がん剤を上乗せしても再発率は下がらない。
-
50歳以下の若年層において、RSが16〜25の場合はわずかに抗がん剤のメリットがある可能性があるが、RSが0〜15の範囲であれば、年齢に関わらず抗がん剤の上乗せ効果はない。
貴女のRS=10は、この「効果なし」の範囲に確実に入っています。したがって、脱毛や吐き気、将来の不妊リスクなどの強い副作用を伴う抗がん剤治療を行う必要はありません。この判断は、ガイドライン上、強く推奨されるものです。
3. 推奨される薬物療法:ホルモン療法(内分泌療法)
抗がん剤を省略する分、ホルモン療法が治療の要(かなめ)となります。ここでの焦点は、**「31歳という若さ(卵巣機能が活発であること)」**をどう考慮して治療強度を決めるか、という点です。以下の2つの選択肢が考えられます。
【選択肢A:タモキシフェン単独療法】
-
内容: 抗エストロゲン薬(タモキシフェン)を毎日1錠、5〜10年間内服します。
-
仕組み: 乳がん細胞にある「エストロゲン受容体」に蓋をして、女性ホルモンががん細胞に取り込まれるのをブロックします。
-
メリット: 治療がシンプルで、生活への影響が比較的少ないです。
-
デメリット: 35歳未満の超若年層においては、卵巣からのホルモン分泌が強力であるため、ブロックしきれない可能性が懸念されます。
【選択肢B:タモキシフェン + LH-RHアゴニスト製剤(卵巣機能抑制療法:OFS)】
-
内容: 内服薬に加え、月に1回(または3ヶ月/6ヶ月に1回)の皮下注射(リュープリンやゾラデックスなど)を行い、卵巣機能を一時的に停止させます。
-
対象: 再発リスクが高い場合や、35歳未満の若年者で検討されます。
-
根拠(SOFT試験): 若年性乳がんを対象とした臨床試験では、タモキシフェン単独よりも、注射を併用して生理を止めた方が、再発率が低下することが示されています。
-
デメリット: 人工的に閉経状態を作るため、ホットフラッシュ(ほてり)、関節痛、気分の落ち込みなどの更年期症状が強く出る可能性があります。また、骨密度が低下するリスクがあります。
【貴女にとっての最適な選択は?】 ここが非常に繊細な判断ポイントです。 通常、35歳未満であれば注射(OFS)の併用が強く勧められます。しかし、貴女の場合はRS=10と遺伝子リスクが非常に低く、腫瘍径も13mmと小さいです。
-
強化案: 「31歳という年齢は独立したリスク因子である」と考え、万全を期して注射を2〜5年併用する。
-
標準案: 「RSがこれだけ低いのだから、過剰な治療(注射)によるQOL低下を避け、タモキシフェン単独で十分」と考える。
どちらも間違いではありませんが、現在では**「まずはタモキシフェン単独で開始し、様子を見る」、あるいは「最初の2〜3年だけ注射を併用し、その後は単独にする」**といった柔軟な選択も増えています。オンコタイプDXの結果が良いので、副作用の強い注射治療を「絶対にしなければならない」という状況ではありません。主治医と「再発リスクの低減」と「生活の質(副作用)」のバランスについてよく相談してください。
4. 放射線治療との兼ね合い
予定されている42.5Gy(16回)の寡分割照射は、現在の標準的な治療法です。ホルモン療法と放射線治療は同時に開始することも可能ですし、放射線治療が終わってからホルモン療法を開始することもあります。 副作用の重なり(放射線による皮膚炎とホルモン療法によるほてりなど)を避けるため、放射線終了後にホルモン療法を開始するケースが多いですが、どちらでも治療効果に大きな差はありません。
5. 今後の生活と妊孕性(妊娠・出産)について
31歳という年齢ですので、将来的な妊娠・出産のご希望があるかもしれません。 今回の結果で抗がん剤を回避できたことは、卵巣へのダメージを防げたという意味で、将来の妊娠にとって非常に大きなプラスです。 もし妊娠を希望される場合は、ホルモン療法を一定期間(例えば2〜3年)行った後に一時休薬し、妊娠・出産を経てから治療を再開するというプログラム(POSITIVE試験の結果に基づく方法)も現在は確立されています。もしご希望があれば、治療開始前に必ず主治医にその意思を伝えておいてください。
6. 副作用への対策と心構え
ホルモン療法は5年〜10年という長いお付き合いになります。
-
更年期様症状: ほてりや発汗には、漢方薬などが有効な場合があります。
-
子宮への影響: タモキシフェンはわずかながら子宮体がんのリスクを上げたり、不正出血を起こすことがあります。年に1回は婦人科検診を受けることが推奨されます。
-
骨密度: 特に注射(OFS)を併用する場合は骨が弱くなりやすいため、カルシウム摂取や適度な運動を心がけてください。
結び
貴女の乳がんは、早期発見であり、かつオンコタイプDXの結果からも「非常に予後の良いタイプ」であることが科学的に証明されました。 「浸潤がん」という言葉や「Ki67高値」という言葉に恐怖を感じたこともあったかと思いますが、最終的なリスク評価(RS=10)は、それらの不安を払拭する力強いものです。10年遠隔再発率4%という数字は、適切なホルモン療法を行うことで、96%以上の確率で遠隔転移なく過ごせることを意味します。
これからの治療方針として、以下を主治医と最終確認してください。
-
化学療法はなしで確定とする。
-
ホルモン療法は、タモキシフェンを基本とする。
-
注射(OFS)を併用するかどうかは、副作用の許容度と31歳という年齢リスクをどう見積もるかで決定する。
治療は長期戦ですが、今の貴女には「治癒」を目指せる十分な条件が揃っています。このまとめが、自信を持って次のステップへ進む一助となれば幸いです。
月別アーカイブ:
年別アーカイブ:
37歳女性 StageⅡA HER2陽性タイプの乳がんの治療について(質疑1-2)
37歳女性、T2N0M0 StageⅡA, HER2陽性タイプの乳癌(ER- PgR- HER2(3+))と診断されました。術前薬物療法が必至と言われています。将来の妊娠希望があります。術前、術後の薬物療法の予想される内容、妊孕性温存、頭皮冷却療法も含めて、今後の治療内容、予想される予後についてまとめて下さい。
以下は、現在得られているエビデンスにもとづく「HER2陽性(ER陰性/PgR陰性)T2N0M0・StageⅡA、37歳、術前薬物療法を予定」ケースの標準的な流れとポイントの整理をしました。
1) 術前(ネオアジュバント)治療の基本
目的は腫瘍縮小とpCR(病理学的完全奏効)達成です。HER2二重標的療法(トラスツズマブ+ペルツズマブ:H+P)にタキサン系を中心とした化学療法を組み合わせるのが標準です。代表例は
- TCHP:ドセタキセル+カルボプラチン+H+Pを3週毎×6コース
pCR率は4〜6割台が報告され、二重標的療法併用で特に高まります。pCRを得られた群は長期成績が良好です。
治療中は**心機能(LVEF)**の定期チェック(心エコー等)を行います。H系薬剤の心毒性対策として重要です(製品情報の注意に準拠)。
2) 手術と術後(アジュバント)治療
- pCR達成時(浸潤癌残存なし)
術後はH+PあるいはH単剤を継続し、通算1年間の抗HER2療法完遂が基本です。N0症例ではH単剤で完遂する施設もありますが、pCRでもH+P継続を選ぶ施設もあります(施設方針に依存)。 - 残存浸潤癌あり
T-DM1(トラスツズマブ エムタンシン)へ切替え、14コースが標準。KATHERINE試験で侵襲性再発・死亡リスクを約50%低減しました(長期追跡でも優越性持続)。
※リンパ節陽性高リスクでは、APHINITY試験によりアジュバントのH+P追加が長期でOS改善を示しました(術前術後の全体戦略を考える資料)。本症例はN0ですが、二重標的の価値を示す根拠として挙げます。
3) 放射線治療
- 乳房温存なら全乳房照射が基本。
- 全摘+N0で腫瘍径T2の場合、術後照射は多くの施設で原則不要ですが、断端状況・病理所見で個別判断。
4) 予後の見通し
HER2陽性でも二重標的+適切なパスネオ戦略により再発リスクは大幅に低下。pCR達成例では5年DFSが90%前後と良好です。残存ありでもT-DM1でさらなる再発抑制が可能です。
5) 妊孕性温存と妊娠のタイミング
開始前にリプロ外来へ 至急紹介が重要。標準は
- 胚凍結/未受精卵(卵子)凍結:月経周期にかかわらず「ランダムスタート刺激」で多くは2週間弱で実施可能。国際ガイドラインでも最有力です。
- 卵巣組織凍結:採卵が難しい場合の選択肢として普及が進展。
化学療法中のGnRHアゴニスト(例:ゴセレリン)併用は、早期閉経リスク低減と妊娠率向上を示し(特にホルモン受容体陰性群で有効性が明確)、生存に悪影響を与えないことが示されています。確立法(凍結)を置き換えるものではなく、併用で上乗せする発想です。
避妊期間:トラスツズマブ/ペルツズマブ/T-DM1/トラストゥズマブ デルクステカン等の抗HER2薬は妊娠禁忌。治療中と最終投与後少なくとも7か月は避妊が推奨されます(主要レーベル・公定資料)。よって、妊娠は術後の抗HER2療法完遂から≥7か月以降に検討が安全です。
6) 頭皮冷却(脱毛予防)
固形腫瘍の化学療法では実施可。NCCNでも「考慮」推奨が記載され、有害事象は多くが軽度(寒冷感・頭痛など)。造血器腫瘍など禁忌領域がある点に留意。延長冷却は有効性を必ずしも高めないというデータもあります。導入可否や装置(キャップ)選択、自己負担の有無を施設で確認しましょう。
7) 代表的なスケジュール例(目安)
- 妊孕性温存:診断直後〜2週間程度で採卵・凍結(可能なら)。同時にGnRHアゴニスト開始。
- 術前TCHP×6(約4.5か月)→画像再評価
- 乳房手術(温存または全摘+SLNB)
- 病理結果で分岐
・pCR→H±Pで総治療1年に到達
・残存→T-DM1×14 - 放射線:温存なら施行/全摘N0は原則不要(個別判断)
- 完遂後:最終投与から7か月以降に妊娠解禁を主治医と相談。
8) よくある副作用と対策(要点)
- H+P関連:下痢、皮疹、心機能低下→定期心エコー、下痢対策薬の早期導入。
- タキサン/カルボプラチン:末梢神経障害、好中球減少→G-CSF一次予防や用量調整。
- T-DM1:血小板減少、肝機能障害→採血モニタ。
まとめ
- 術前:TCHPが本命。pCR率が高く、pCRなら予後は非常に良好。
- pCR非達成ならT-DM1で再発抑制を図る。
- 妊孕性は今すぐ対応:採卵凍結(胚/卵子)+GnRHアゴニスト併用を検討。
- 頭皮冷却は施行可能(禁忌に注意)。
- 妊娠は治療完遂後、最終抗HER2薬から≥7か月が安全域。
月別アーカイブ:
年別アーカイブ:
30代、40代女性の非浸潤性乳がんの治療について (質疑 1-1)
50歳以下の女性(30代、40代)で、非浸潤性乳管癌と診断されました。乳房温存手術の適応がありそうだということです。今後追加すべき検査、手術術式の選択肢、今後の治療の見通し、予後の見通しをまとめてください。
50歳以下の女性で非浸潤性乳管癌(DCIS)で乳房温存(BCT)が視野に入っている方に向けて、現時点で考えるべき追加検査、手術の選択肢、術後治療の見通し、予後を要点整理でまとめます。
1) 追加で検討すべき検査
病変の広がり評価
- 乳房MRI:微細な広がり(多発・散在性、非連続病変)や対側乳房のチェックに有用。温存の可否や切除範囲の最適化に役立ちます。若年では乳腺が高濃度のことが多く、マンモだけより病変把握が精密になります。
- 超音波(US):腫瘤性成分の有無、ドレナージパターンの確認。術中の位置同定にも有用。
- ステレオガイド下生検/マーキング:石灰化主体なら術前にワイヤー/シードで正確にマーキング。切除標本の標本X線で石灰化の摘出確認を行います。
病理・分子情報
- グレード(核異型度)・壊死(comedonecrosis):再発リスク層別化の中心。
- ER/PgR:ホルモン療法適応判断に必須。
- (施設差はありますが)HER2は参考所見として測定されることもあります。
- 浸潤の可能性が示唆される場合は標本での厳密な検索が必要。
遺伝学的評価
- 50歳以下は若年発症にあたり、家族歴や両側性、多発性等があればBRCA1/2等の遺伝学的カウンセリング・検査を検討。術式選択(温存/乳房切除、対側予防)や放射線感受性の議論に影響し得ます。
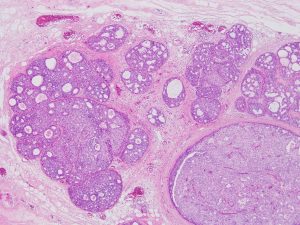
非浸潤性乳管癌
2) 手術術式の選択肢(乳房・腋窩)
乳房側
- 乳房温存手術(部分切除)+術後放射線:DCISで最も標準的。整容性と局所制御のバランス良好。
- 目標は陰性断端(一般に2mm以上が推奨の目安)。断端が近接/陽性なら**追加入線(re-excision)**を検討。
- 広範囲・多発・乳輪直下広がり等では温存が難しく、全摘が現実的な場合あり。
- 乳房全切除(皮膚温存/乳頭温存を含む)+再建:
- 病変が広い、広く散在、再発例、整容性確保が困難、放射線回避希望などで選択。
- 同時再建はティッシュエキスパンダー→インプラント、または自家組織再建(広背筋皮弁等)。乳頭温存は腫瘍からの距離・病理を慎重評価。
腋窩側(センチネルリンパ節生検, SLNB)
- DCIS単独なら原則不要。ただし
- 全摘を行う場合(後からSLNBができなくなるための保険)
- 微小浸潤が強く疑われる場合、大病変・高グレード・広範壊死、マス形成など
では同時にSLNBを施行することが一般的です。温存でDCIS確定なら省略可能。
3) 術後治療の見通し
放射線治療(RT)
- 乳房温存後は全乳房照射が標準。局所再発(特に浸潤再発)を有意に減らします。
- 分割は低分割(3〜4週間程度)が主流。高リスク(若年、高グレード、断端近接など)ではブースト照射を追加検討。
- 全摘例では通常RT不要ですが、切除断端陽性・胸壁ハイリスク等では個別に検討。
内分泌療法
- ER陽性DCISでは、タモキシフェン(閉経前/後)またはアロマターゼ阻害薬(閉経後)を検討。目的は同側・対側の新規病変/再発予防。
- 若年例では副作用(血栓、内膜、ほてり、月経・妊孕性への配慮)を説明し、希望やライフプランに合わせて決定。
化学療法
- DCIS単独には不要。浸潤成分が出現し、浸潤癌としてのリスクが高い場合のみ別途検討。
臨床試験/経過観察の選択肢
- 低リスクDCISの治療低減(放射線省略や監視)を検証する試験が進行中ですが、現時点の標準は温存+RT(ER+なら内分泌追加)です。治療省略は臨床試験下や厳密な選別で。
4) 予後の見通し
- DCISは遠隔転移を起こさない段階の乳管内病変で、乳癌特異的生存率は極めて高く(約98–99%)。
- 課題は局所再発(同側再発)。無治療・放射線省略では10–20%程度が報告され、放射線追加で約半減。さらにER陽性で内分泌療法を加えると同側・対側再発ともに追加で低減します。
- 若年(≤50歳)・高グレード・壊死あり・大きい病変・断端近接/陽性は再発リスクが高め。逆に小病変・低グレード・明瞭な陰性断端ではリスクは低く保てます。
- 全摘の局所再発率は低い一方で、両側発症リスクや長期整容・感覚とのバランスを総合判断します。
5) 術後フォローと生活面
- フォロー:診察・視触診、年1回マンモ(乳腺濃度や年齢でUS併用)を基本に、術後1–2年は短め間隔で開始。
- 妊娠/授乳:将来的な妊娠は可能。タモキシフェン内服中は確実な避妊が必要で、妊娠希望は主治医と治療期間や休薬時期を事前に相談。
- 整容性:温存では切除範囲と放射線で形態変化があり得ます。形成外科的手技(オンコプラスティック)で整容性改善が可能。
まとめ(実行プランの一例)
- 乳房MRIで広がり最終評価 → 温存可能性と切除範囲を確定。
- 病理のER/PgR、グレード、壊死を確認。浸潤疑いならSLNB併施を検討。
- 乳房温存+全乳房照射を基本方針に。リスクに応じブースト。
- ER陽性なら内分泌療法を提案。副作用とライフプランで調整。
- 家族歴等あれば遺伝カウンセリングを提示。
- 長期の画像フォローとセルフチェックを継続。
不安や希望(放射線回避、整容優先、妊娠希望など)によって最適解は変わります。上記の枠組みを土台に、あなたの価値観に沿った“納得できる治療設計”を詰めていきましょう。
月別アーカイブ:
年別アーカイブ:
35歳で乳癌(ルミナルタイプ)と診断された場合の遺伝性の可能性と薬物療法の展望
35歳で乳癌(ルミナルタイプ)、T2N0M0 StageⅡAと診断されました。母も50代前半で乳癌と診断されています。その他は乳癌、卵巣癌の家族歴はありません。遺伝性の可能性はどの程度ありますか? また薬物療法について、今後どのような治療が予想されますか?
35歳で乳癌(ルミナルタイプ)と診断された場合の遺伝性の可能性と薬物療法の展望
遺伝性乳癌の可能性について
35歳で乳癌(T2N0M0、StageⅡA)と診断され、さらに母親が50代前半で乳癌と診断されている状況では、遺伝性乳癌の可能性を慎重に検討する必要があります。ただし、その他の家族歴(乳癌や卵巣癌)がない場合、遺伝性の可能性はそれほど高くないと予想されます。
遺伝性乳癌の特徴
遺伝性乳癌は、以下の特徴を持つ場合に疑われます:
- 乳癌の発症が若年(40歳以下)である。
- 家系内に複数人の乳癌または卵巣癌の患者がいる。
- 男性乳癌や膵癌、前立腺癌を含む他の癌が家系内に多い。
このような特徴がある場合、BRCA1やBRCA2の遺伝子変異が関与している可能性があります。また、遺伝性乳癌卵巣癌症候群(HBOC)以外にも、PALB2やCHEK2などの遺伝子変異が関連する場合があります。
遺伝性乳癌の可能性評価
今回のケースでは、以下の要因を考慮します:
- 若年発症(35歳):乳癌患者の平均年齢よりも若い発症です。
- 母親の乳癌歴:家族内で複数人の乳癌患者が存在します。
- その他の家族歴:卵巣癌や他の癌がないため、可能性は中程度と考えられます。
遺伝子検査の必要性
遺伝性乳癌の可能性を評価するために、以下を検討することを推奨します:
- BRCA1/BRCA2遺伝子検査:陽性の場合、乳癌再発リスクや二次癌リスクが高まるため、治療計画が変更される可能性があります。(保険適応で6万円程度が検査代になります)
- 多遺伝子パネル検査:BRCA以外の遺伝子も含めて評価することで、リスクを網羅的に把握できます。(自費検査で20万円前後が必要です)
BRCA1/BRCA2遺伝子検査の結果が陽性の場合には、以下の予防的措置が推奨される場合があります:
- 両側乳房の予防的切除
- 卵巣摘出術
- PARP阻害剤などの標的治療
一方で、陰性の場合でも家族歴を考慮したリスク管理が重要です。
薬物療法について
ルミナルタイプ乳癌(ホルモン受容体陽性、HER2陰性)は、ホルモン療法を中心とした治療が標準的です。T2N0M0(StageⅡA)では、術後補助療法として以下の治療が一般的に選択されます。
1. ホルモン療法
ホルモン受容体陽性乳癌の基本的な治療法です。
- 閉経前の場合:
- タモキシフェン(抗エストロゲン薬)を服用。
- 必要に応じて、卵巣機能抑制療法(ゴセレリンやリュープロレリン)を併用。
- 治療期間:5年–10年。
- 目的:エストロゲンの作用を抑えることで、再発リスクを大幅に低下させます。
2. 化学療法
腫瘍の特性(Ki-67指数、腫瘍グレード、遺伝子プロファイリング検査の結果など)によっては、術後に化学療法が推奨される場合があります。
- 主な薬剤:
- アンスラサイクリン系(ドキソルビシン、エピルビシン)
- タキサン系(パクリタキセル、ドセタキセル)
- 適応の判断基準:
- 腫瘍が高グレードまたはKi-67が高い場合、化学療法の適応が高くなります。
- Oncotype DX(費用:14万円程度)などの遺伝子発現プロファイリング検査が行われることがあります。この検査で再発リスクが高いと判定された場合、化学療法が勧められます。
3. 放射線療法
- 適応:乳房温存術を受けた場合には必須。
- 目的:局所再発を防止する。
4. 卵巣機能抑制療法
閉経前女性では、卵巣から分泌されるエストロゲンを抑制することで治療効果を高める方法です。
- 薬剤:ゴセレリンやリュープロレリン。
- 併用療法:タモキシフェンまたはアロマターゼ阻害剤(AI)と併用する場合があります。
5. 分子標的療法
ルミナルタイプでHER2陰性のため、HER2阻害薬(トラスツズマブなど)は適応外です。術後にアベマシクリブの内服が適応になる場合があります。
今後の治療スケジュールの予測
- 手術後の病理検査結果の確認 腫瘍の特性(グレード、Ki-67値、リンパ管侵襲の有無など)や遺伝子プロファイリング検査の結果に基づき、補助療法の選択が決定されます。
- ホルモン療法の開始 術後補助療法として、タモキシフェンまたはアロマターゼ阻害剤を開始します。
- 化学療法の必要性の評価 高リスク因子がある場合には、化学療法が推奨される可能性があります。
- 放射線療法の実施 乳房温存術を行った場合、手術後に放射線療法が追加されます。
- 経過観察 定期的な画像診断や血液検査を通じて再発の有無をモニタリングします。
推奨事項
- 遺伝子検査の実施:BRCA1/BRCA2検査を含む多遺伝子パネル検査を検討。
- 治療計画の共有:主治医と詳細な補助療法の計画について相談。
- ライフスタイルの改善:運動習慣、健康的な食生活、体重管理は治療効果を高める可能性があります。
遺伝性乳癌や治療内容に関してさらに具体的な情報が必要な場合は、遺伝カウンセリングや専門医との相談を推奨します。
月別アーカイブ:
年別アーカイブ:
葉状腫瘍術後の局所再発について
葉状腫瘍術後の局所再発の治療について
葉状腫瘍(Phyllodes Tumor)は、乳腺に発生する比較的稀な腫瘍であり、良性から悪性までの幅広い病態を持つ特性があります。術後の局所再発は約10%から20%の患者に見られるとされ、その治療戦略は腫瘍の性状(良性、境界悪性、悪性)や患者の全身状態、再発の範囲に依存します。本稿では、葉状腫瘍術後の局所再発の治療について記述します。
1. 局所再発の特徴
(1) 再発の頻度とリスク因子
- 頻度:葉状腫瘍の再発率は腫瘍の性状により異なります。
- 良性:5-15%
- 境界悪性:15-20%
- 悪性:20-30%
- リスク因子:以下の要因が再発率に影響を与えるとされています。
- 不十分な外科的切除(切除縁が陽性の場合)
- 腫瘍サイズの増大
- 境界悪性または悪性病変
(2) 再発の病理学的特徴
再発する葉状腫瘍は、初発腫瘍よりも悪性度が高くなる傾向があります。例えば、良性腫瘍として切除された症例が再発時に境界悪性または悪性となるケースが報告されています。
(3) 再発部位
再発は主に手術部位周辺の乳腺内に限局して発生することが多いですが、悪性腫瘍の場合は遠隔転移(肺、骨、肝臓など)のリスクも増加します。
2. 局所再発の診断
(1) 臨床症状
- 手術部位の腫瘤やしこりの出現が主要な症状です。
- 患者によっては痛みや炎症を伴うことがあります。
(2) 画像診断
- 超音波検査:腫瘍の大きさや性状を評価するための基本的な手段。
- MRI:腫瘍の広がりや乳腺内の他の病変を評価するために有用。
- CT/PET-CT:悪性度の高い腫瘍で遠隔転移の評価に用いられます。
(3) 病理検査
- 再発病変の細胞診または針生検を行い、良性、境界悪性、悪性の病理診断を確定します。
3. 局所再発の治療方針
(1) 外科的治療
- 完全切除:
- 再発葉状腫瘍の治療の第一選択は、広範囲切除による完全切除です。
- 切除縁(マージン)を十分に確保することが重要であり、悪性腫瘍では少なくとも1cm以上のマージンが推奨されます。
- 乳房切除術:
- 再発が多発性または広範囲である場合には、乳房切除術が検討されます。
(2) 放射線治療
- 適応:
- 切除縁が陽性の場合や、悪性葉状腫瘍での再発リスクが高い場合に適応されることがあります。
- 効果:
- 局所再発率を低下させる効果が期待されていますが、良性および境界悪性腫瘍ではその適応について議論が続いています。
(3) 化学療法
- 適応:
- 主に悪性葉状腫瘍に対して適用され、特に遠隔転移が確認された場合に使用されます。
- 薬剤選択:
- アドリアマイシンやイホスファミドを含むサルコーマ治療レジメンが用いられることが多いです。
- 効果:
- 葉状腫瘍は化学療法への感受性が限定的であるため、慎重な適応判断が必要です。
(4) 経過観察
- 良性葉状腫瘍で、完全切除が確認されている場合には、経過観察のみとする場合があります。
- 再発リスクが低い症例では、患者の全身状態を考慮しつつ、定期的な画像診断と臨床評価を行います。
4. 再発予防のための考慮点
(1) 初回手術の重要性
- 初回手術で十分な切除縁を確保することが、再発を予防する最も効果的な方法とされています。
- 良性葉状腫瘍であっても、不十分な切除は再発のリスクを高めるため注意が必要です。
(2) 病理診断の精度向上
- 初発腫瘍の病理診断を正確に行い、悪性度に応じた適切な治療を選択することが再発リスクの低減につながります。
(3) 術後フォローアップの徹底
- 再発リスクの高い患者に対しては、定期的な画像診断と腫瘍マーカー検査を含むフォローアップを継続します。
- フォローアップ間隔は、腫瘍の性状や患者のリスクプロファイルに基づいて調整されます。
5. 患者支援と心理的ケア
局所再発は患者にとって精神的な負担が大きいため、心理的ケアやサポートが重要です。患者との十分なコミュニケーションを通じて、治療選択肢や予後についての理解を深め、安心感を提供することが求められます。
6. まとめ
葉状腫瘍術後の局所再発の治療は、腫瘍の性状や再発範囲、患者の状態に応じた個別化治療が基本となります。外科的切除が治療の中心となりますが、放射線治療や化学療法の併用も考慮されます。再発予防には初回治療の質の向上が重要であり、術後フォローアップを徹底することが再発の早期発見と予防につながります。また、患者の精神的ケアも重要な課題として認識されており、総合的な治療と支援が必要です。
